En nuestra Unidad implantamos todo tipo de dispositivos de electroestimulación cardiaca (marcapasos, desfibriladores, resincronizadores), tratamos la fibrilación auricular mediante sistemas de ablación quirúrgica y somos especialistas en la extracción percutánea de electrodos endocavitarios de largo tiempo de evolución.
Marcapasos
¿Qué es y para qué sirve un marcapasos?
La misión fundamental del corazón es bombear la sangre para que ésta circule de forma continua a través de los vasos sanguíneos, transportando oxígeno y nutrientes a todas las células del organismo. Para llevar a cabo esta función, el corazón se contrae (sístole) y se relaja (diástole) alternativamente, vaciándose y llenándose en cada ciclo cardiaco durante toda la vida. A diferencia de otros músculos, el corazón no se contrae a voluntad, sino que, a través de una compleja red de conexiones nerviosas, recibe impulsos eléctricos que le indican cuándo debe contraerse y cuándo relajarse. Este «sistema nervioso cardiaco» funciona de forma autónoma, es decir, independientemente de nuestros deseos. La frecuencia a la que el corazón se contrae cuando estamos en reposo puede variar entre 60 y 90 veces por minuto. Cuando nos palpamos el pulso, estamos detectando el reflejo de esa contracción en la pared de las arterias periféricas.
Cuando se daña alguna parte de este sistema eléctrico, el corazón puede latir de forma muy lenta o irregular. Para resolver estos casos, la ciencia ha desarrollado unos dispositivos electrónicos llamados marcapasos, los cuales son capaces de producir estímulos eléctricos y transmitirlos a determinadas zonas del músculo cardíaco para que éste pueda contraerse a una frecuencia adecuada. Los marcapasos son en definitiva pequeños ordenadores que “vigilan” continuamente el ritmo del corazón. Si en algún momento no se produce un latido cardíaco, el marcapasos es capaz de detectarlo y al instante enviar una señal eléctrica para que el corazón se contraiga.
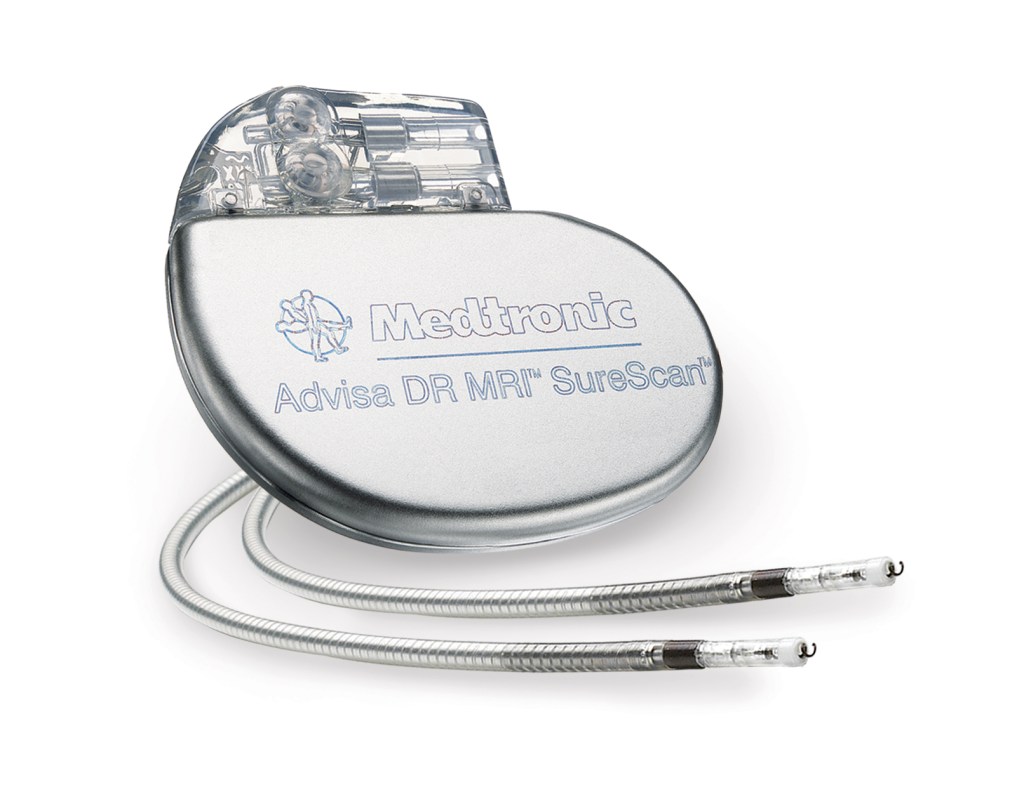
Un marcapasos constan de dos partes:
- El generador: una carcasa metálica pequeña, del tamaño de los antiguos relojes de bolsillo, que contiene los circuitos electrónicos y la batería. Es el elemento generador del impulso eléctrico. Como toda batería, requiere ser cambiada cada cierto tiempo.
- El cable de estimulación o electrodo: un conductor recubierto de material aislante, que transmite el impulso eléctrico desde el generador a la parte del corazón que necesita ser estimulada (la aurícula, el ventrículo o ambos). Hay marcapasos que tienen un sólo cable (unicamerales) y otros que tienen dos (bicamerales).
¿Cómo se implanta un marcapasos?
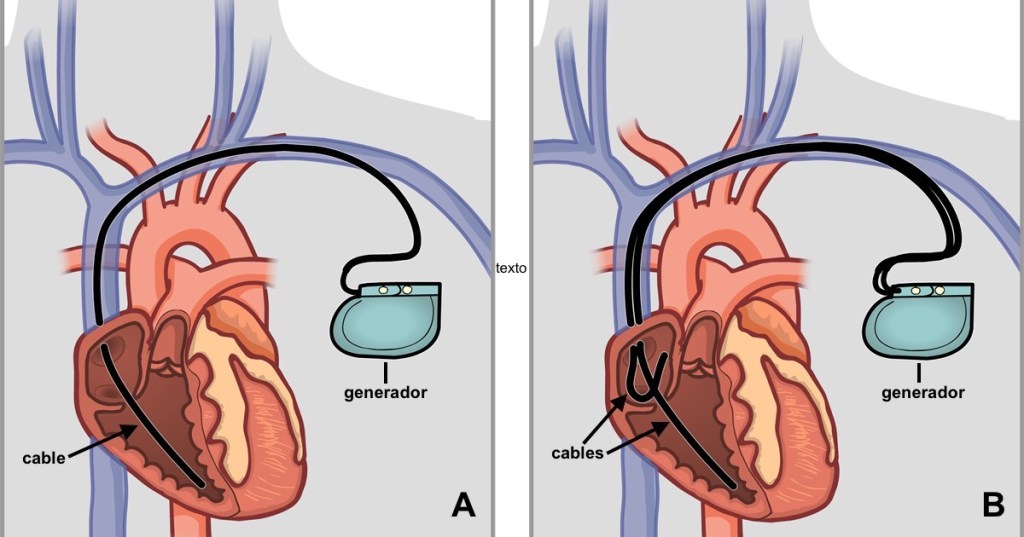
El implante de un marcapasos requiere una pequeña intervención quirúrgica. Es un procedimiento sencillo que suele tener muy pocas complicaciones. Nosotros lo realizamos en quirófano, con el fin de garantizar las máximas medidas de esterilidad y seguridad para el paciente. En la mayor parte de los casos, se realiza con el enfermo despierto, anestesia local y sedación ligera.
Normalmente, los marcapasos se colocan por el lado izquierdo, ya que la mayor parte de la población es diestra y el procedimiento quirúrgico es más sencillo cuando se realiza por ese lado.
Tras administrar anestesia local en la zona donde vamos a colocar el marcapasos, canalizamos la vena que pasa por debajo de la clavícula (vena subclavia). A través de ella, se introducen uno o dos cables hasta el lado derecho del corazón (aurícula y/o ventrículo). Una vez fijados a la pared cardiaca y tras comprobar que funcionan correctamente, se realiza una pequeña incisión en la piel debajo de la clavícula, en el surco que hay entre el deltoides y el pectoral. A través de ella, se introduce el generador del marcapasos, que se conecta a los cables y se deja colocado bajo la fascia del músculo pectoral. Finalmente, se cierra la herida. Tras el implante, se realiza una radiografía del tórax para comprobar que los electrodos no se hayan desplazado y que no existan complicaciones en relación con la intervención quirúrgica. Si todo está correcto, se procede a dar de alta al paciente.
¿Cuánto dura la batería de un marcapasos?
La duración de la batería de un marcapasos depende en gran medida del tipo de trastorno por el que se le indicó, de las funciones que tenga programadas y del estado de los cables. En general, un marcapasos moderno, con los cables en buen estado, dura aproximadamente de 8 a 10 años. Durante las revisiones periódicas, además de comprobar la integridad del sistema, se revisa el estado de la batería. Cuando la batería se aproxima a su fin de vida el programador nos da una alerta y un tiempo aproximado de la vida que le queda a la batería. En estos casos, las revisiones serán más cercanas hasta que se plantee el recambio del dispositivo.
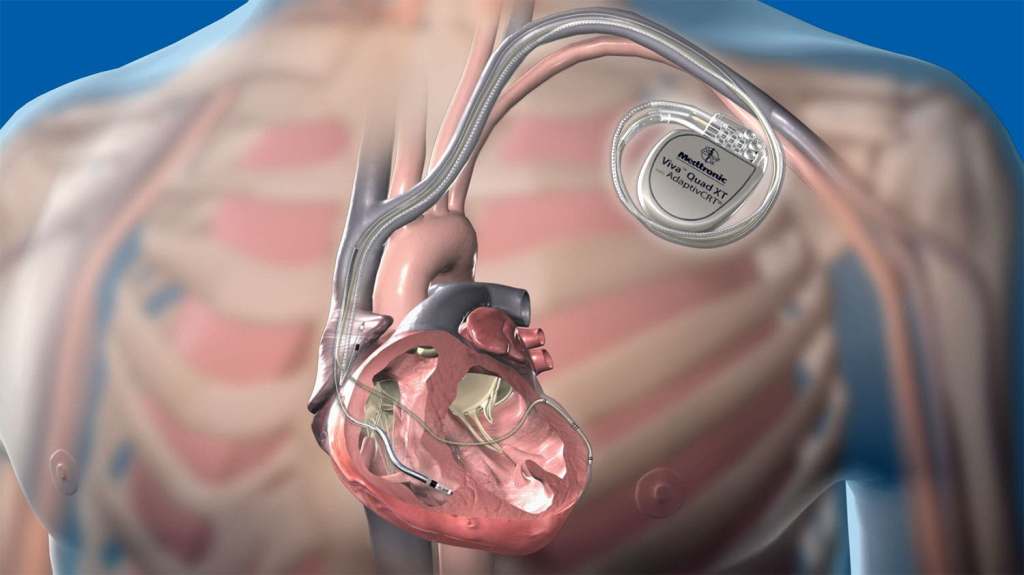
Desfibriladores automáticos implantables (DAI)
El desfibrilador automático implantable (DAI) es un tratamiento muy efectivo para interrumpir las arritmias ventriculares y el más eficaz para prevenir la muerte súbita cardiaca. Este dispositivo es similar a un marcapasos, pero dispone de la capacidad de detectar determinadas arritmias ventriculares malignas y tratarlas mediante descargas eléctricas. Su implante se puede indicar tanto en pacientes que ya han sufrido una muerte súbita cardiaca, para evitar que se repita (prevención secundaria); como en pacientes que no la han tenido pero están en riesgo de sufrirla (prevención primaria). Las enfermedades en las que se indica con más frecuencia son: la cardiopatía isquémica (52,9% de los implantes), miocardiopatía dilatada (26,1%), miocardiopatía hipertrófica (7,1%), el grupo de alteraciones eléctricas primarias —Síndrome de Brugada y Síndrome de QT largo— (2,9%), valvulopatías (1,6%) y la miocardiopatía arritmogénica del ventrículo derecho (1,1%).
Al igual que los marcapasos, los desfibriladores constan de un generador (ligeramente más grande y pesado que el de aquellos) y de 1 o 2 cables que llegan al lado derecho del corazón. Todos los desfibriladores tienen además función de marcapasos incorporada en el mismo aparato, por si fuera necesario. Desde el punto de vista quirúrgico, la técnica de implante es similar a la anteriormente descrita para los marcapasos.

Terapia de resincronización cardiaca (TRC)
Los resincronizadores son los dispositivos más sofisticados de todos los electroestimuladores cardiacos. Pueden constar de hasta 3 cables que llegan al corazón (tanto al lado derecho como al lado izquierdo del mismo). En un corazón normal, los dos ventrículos (el izquierdo y el derecho) se contraen a la vez, de forma sincronizada. Sin embargo, algunos pacientes con insuficiencia cardiaca presentan una contracción no sincronizada de ambos ventrículos (uno se contrae antes que el otro). Para solucionarlo, el resincronizador aplica una pequeña descarga eléctrica a los dos ventrículos a la vez, logrando que se contraigan de forma sincronizada (de ahí su nombre). Por lo tanto, el resincronizador es un marcapasos (estimula al corazón para que se contraiga), pero en vez de estimular un solo ventrículo lo hace en los dos ventrículos a la vez. Como los pacientes que reciben esta terapia tienen el corazón muy debilitado, el mismo aparato puede tener también función de desfibrilador para tratar las arritmias ventriculares malignas en caso de que aparezcan. Los resincronizadores han demostrado aumentar la supervivencia de los pacientes que los reciben e incluso pueden aumentar la fuerza global con la que se contrae el corazón.
Tratamiento quirúrgico de la fibrilación auricular
La fibrilación auricular es una arritmia cardíaca, es decir, una irregularidad en el ritmo cardíaco, debida a que las aurículas se contraen de una forma rápida y desordenada (fibrilación). El resultado visible es que el pulso cardíaco se presenta desorganizado y, habitualmente, más rápido de lo normal.
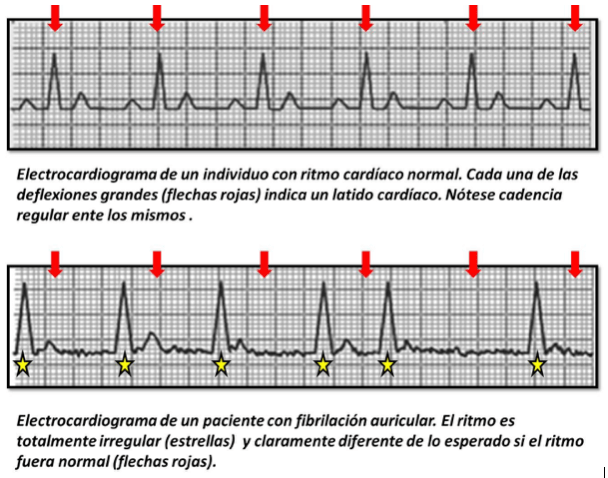
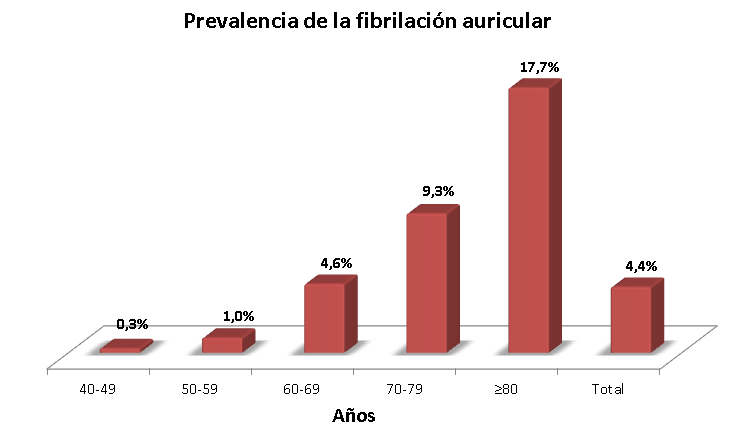
La fibrilación auricular es más común en personas de más de 60 años, pero también puede presentarse en individuos más jóvenes. Es la arritmia cardíaca más frecuente y solo en España, se calcula que alrededor de un millón de personas padecen este trastorno.
El síntoma más frecuente de los pacientes con fibrilación auricular son las palpitaciones, que se describen como la sensación incómoda del latido cardíaco localizada habitualmente en la región izquierda del pecho. Algunos pacientes manifiestan síntomas de insuficiencia cardiaca: cansancio fácil al caminar o falta de aire al hacer pequeños esfuerzos. En muchos casos, especialmente en las personas que la padecen crónicamente y están bien adaptados a ella, la arritmia no produce síntomas.
La fibrilación auricular en sí misma no supone un riesgo directo e inmediato para la vida, de hecho, muchos pacientes pueden vivir con esta arritmia durante décadas. Sin embargo, la actividad desorganizada de las aurículas conduce a que éstas no se contraigan correctamente y como consecuencia de ello, se produce un remanso en la sangre en las mismas, lo que predispone a que se formen coágulos que puedan desprenderse y provocar embolias.
¿Cómo se trata la fibrilación auricular?
El tratamiento médico de esta arritmia incluye tanto fármacos «antiarrítmicos», para controlar la frecuencia cardiaca o prevenir que aparezca la arritmia, como fármacos anticoagulantes o «antitrombóticos«, para evitar las embolias.
En los pacientes que presentan un primer episodio de fibrilación auricular y no tienen anomalías importantes en la estructura de su corazón, se puede considerar el realizar una cardioversión eléctrica, administrando bajo sedación una pequeña descarga eléctrica controlada para intentar restaurar el ritmo cardiaco normal.
En algunos casos muy seleccionados, sobre todo en pacientes con mala respuesta al tratamiento con fármacos antiarrítmicos, puede intentarse una técnica denominada “ablación por catéter”. Este procedimiento, realizado por electrofisiólogos en centros de referencia, es invasivo y requiere unas condiciones anatómicas determinadas. Se lleva a cabo introduciendo un electrodo a través de una vena de la ingle hasta el interior del corazón, para posteriormente «quemar» con radiofrecuencia o con frío los tejidos implicados en el mantenimiento de la fibrilación auricular.
En ocasiones, ya sea porque han fracasado el resto de tratamientos, o porque el paciente se va a someter a una cirugía cardiaca a corazón abierto por otro motivo (implante de una válvula o bypass coronario), se puede realizar una ablación quirúrgica de la fibrilación auricular. Para ello se emplea el llamado «procedimiento del laberinto«, en el que el cirujano crea un patrón (laberinto) de tejido cicatricial en las aurículas del corazón, utilizando un dispositivo de ablación mediante calor (energía de radiofrecuencia) o frío (crioablación). Como sucede con la ablación con catéter, las cicatrices alteran las señales eléctricas aleatorias que causan la arritmia. Nosotros empleamos radiofrecuencia monopolar irrigada con catéter multielectrodo para conseguir un eficaz aislamiento de las venas pulmonares.
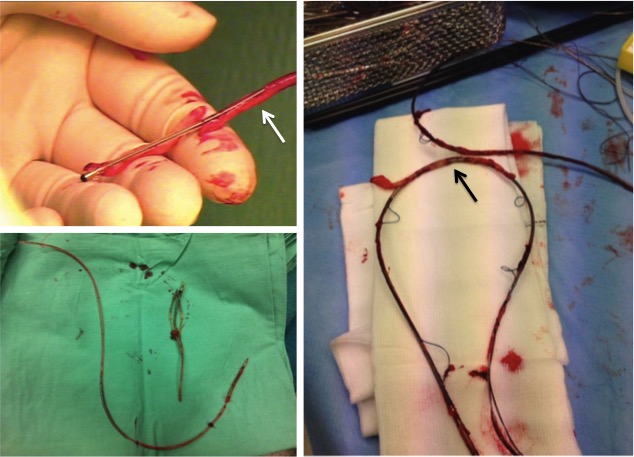
Extracción percutánea de electrodos endocavitarios
El uso de dispositivos electrónicos implantables intracardiacos está cada vez más extendido. En ocasiones, en algunos de los pacientes portadores de estos aparatos es necesario retirar el sistema a lo largo de su evolución, siendo las causas más frecuentes: infección (73-95%), disfunción del dispositivo (19%), decúbito del generador, migración de electrodos, dolor crónico, perforación vascular o cardiaca, trombosis venosa y disfunción valvular.
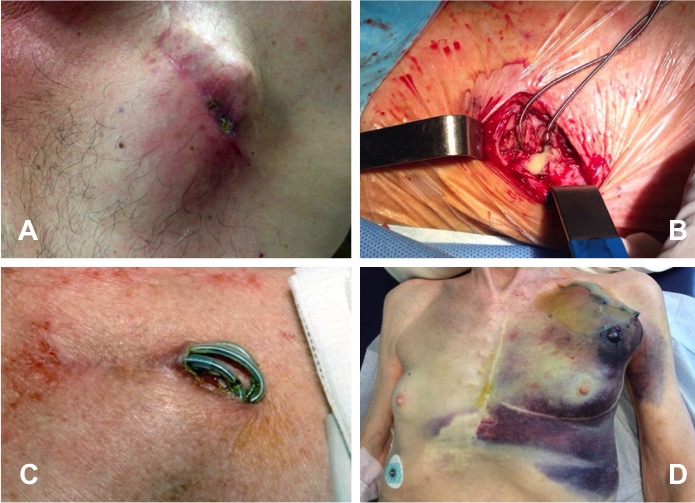
El procedimiento a realizar incluye generalmente la retirada tanto del generador como de los cables, especialmente si, como se ha comentado anteriormente, la indicación es la infección. La intervención para extraer el generador es un procedimiento habitualmente sencillo y sin apenas riesgo, que consiste en acceder a él a través de la incisión quirúrgica previa, retirarlo y realizar un adecuado desbridamiento de la herida y de la bolsa en el caso de que haya signos de infección. Sin embargo, la extracción de los cables, salvo que estén implantados recientemente, es un procedimiento generalmente más complejo.
Tras el implante, la porción endovascular del electrodo sufre un proceso de endotelización. En las zonas de contacto del electrodo con la pared vascular o el endocardio, esta endotelización crea adherencias fibrosas del cable a la pared. El crecimiento de estas adherencias constituye el principal obstáculo para la extracción eficaz y segura de los implantes crónicos, ya que aumenta el riesgo de dañar las estructuras vasculares o la pared del miocardio. Esa es la razón por la que en muchos centros se prefiere realizar la extracción mediante cirugía abierta y circulación extracorpórea.
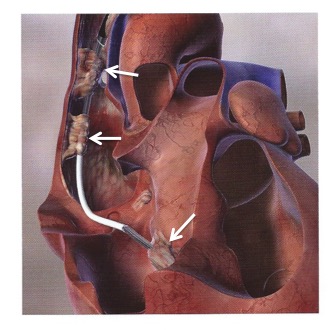
En nuestra Unidad, somos partidarios de evitar la cirugía abierta siempre que sea posible, optando por sistemas de extracción percutáneos, altamente eficaces y menos invasivos. Nuestra tasa de éxito es superior al 90% y el porcentaje de complicaciones mínimo. Los sistemas que utilizamos son los siguientes:
- Tracción simple
- Herramientas de extracción sin fuente de alimentación externa:
- Estiletes de fijación
- Vainas de dilatación mecánica
- Asas tipo “Needle´s eye snare”, “Andrasnare” o lazos hemodinámicos, que se introducen a través de una vaina por vía transfemoral o transyugular
- Herramientas de extracción con fuente de alimentación externa:
- Vainas láser
- Vainas de disección electroquirúrgicas por radiofrecuencia